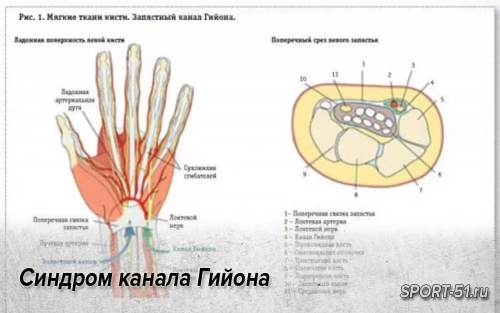
Тарзальный туннельный синдром является заболеванием, которое развивается вследствие избыточного давления на большеберцовый нерв в области предплюсны. Данная патология развивается по тем же механизмам, что и синдром запястного канала, локтевой туннельный синдром, лучевой туннельный синдром и часто бывает трудна для диагностики. Данная патология относится к группе компрессионно-ишемических нейропатий.
Тарзальный туннельный синдром является заболеванием, которое развивается вследствие избыточного давления на большеберцовый нерв в области предплюсны. Данная патология развивается по тем же механизмам, что и синдром запястного канала, локтевой туннельный синдром, лучевой туннельный синдром и часто бывает трудна для диагностики. Данная патология относится к группе компрессионно-ишемических нейропатий.
Анатомия
Большеберцовый нерв проходит позади внутренней лодыжки. Далее нерв проходит под полосой волокнистой соединительной ткани, называемой удерживатель сгибателей. Удерживатель сгибателей формирует своего рода туннель для сухожилий, сосудов и нервов, которые выходят на подошвенную поверхность стопы. Туннель образован костной поверхностью внутренней лодыжки с одной стороны и полосой волокнистой соединительной ткани, удерживателем сгибателей, - с другой.
Причины
Во многих случаях врачи не уверены, что является причиной тарзального туннельного синдрома. Воспаление тканей вокруг большеберцового нерва может усугубить проблему, вызывая отек тканей и давление на нерв.
Удерживатель сгибателей - плотная нерастягивающаяся структура, поэтому канал сгибателей является замкнутым пространством. Любой патологический процесс, который возник в данном анатомическом пространстве, будет сдавливать все структуры внутри канала. Данная патология может возникнуть из-за варикозного расширения вен, отека ноги вследствие травмы или других заболеваний, или, в редких случаях, опухолей различного происхождения.
В данном канале проходит сухожилие задней большеберцовой мышцы. При возникновении тендинита задней большеберцовой мышцы развивается воспаление и отёк вокруг её сухожилия. Отёк, в свою очередь, может оказывать давление на большеберцовый нерв и иногда вызывает тарзальный туннельный синдром.
Нерв является наиболее чувствительной структурой, поэтому признаки сдавления нерва будут проявляться в первую очередь. Если нерв сдавливается, то это проявляется болью в проекции места сдавления, онемением участка кожи на подошве стопы и слабостью мышц-сгибателей. {banner_m-001}
Симптомы
Тарзальный туннельный синдром обычно вызывает диффузную боль подошвенной поверхности стопы. Большинство пациентов описывают эту боль как жжение или покалывание. Симптомы усугубляются после нагрузки на ногу, особенно после стояния на одном месте или хождения в течение длительного времени. После отдыха симптомы уменьшаются. Боль может обостриться, если надавить в области сдавления нерва (симптом Фалена). При усугублении состояния подошва стопы немеет и мышцы сгибатели становятся слабее.
Диагноз
Диагноз тарзального туннельного синдрома выставляется после расспроса пациента об истории болезни, о проявлении болезни, а также данных осмотра и обследования. При осмотре характерен положительный cимптом Тинеля - это чувство прострела по ходу нерва при постукивании пальцем по нерву на уровне сдавления.
Проводится измерение скорости нервной проводимости. При проведении исследования измеряют, с какой скоростью нервные волокна проводят импульсы. Результатом теста при данной патологии является замедление нервной проводимости.
Лечение
Консервативное лечение
 Лечение данной патологии зависит от того, что явилось причиной сдавления нерва. После того, как доказано, что тарзальный туннельный синдром возник из-за перегрузки и исключены другие возможные причины, назначается консервативное лечение. Нестероидные противовоспалительные препараты являются первым средством для снятия отёка и боли. Также назначаются препараты, улучшающие трофику и улучшающие процессы восстановления нерва.
Лечение данной патологии зависит от того, что явилось причиной сдавления нерва. После того, как доказано, что тарзальный туннельный синдром возник из-за перегрузки и исключены другие возможные причины, назначается консервативное лечение. Нестероидные противовоспалительные препараты являются первым средством для снятия отёка и боли. Также назначаются препараты, улучшающие трофику и улучшающие процессы восстановления нерва.
Одной из важных мер является подбор обуви или использование стелек-супинаторов. В положении супинации стопы все структуры канала позади внутренней лодыжки расслабляются, а при пронации стопы – натягиваются. Стельки-супинаторы поддерживают стопу в положении супинации (когда стопа разворачивается кнаружи и продольный свод стопы становится более выраженным) и предотвращают пронацию (когда стопа разворачивается кнутри и своды уплощаются). Естественно, что при расслаблении структур канала снижается натяжение большеберцового нерва.
Инъекция кортизона может дать временное облегчение симптомов. Инъекция в канал сгибателей может уменьшить воспаление и отек тканей и уменьшить раздражение нерва.
Оперативное лечение
Если консервативное лечение безуспешно, то может быть предложено оперативное лечение. Оперативные методы направлены на освобождение большеберцового нерва из канала, что устраняет его сдавление.
Процедура рассечения удерживателя сгибателей обычно проводится под спинальной анестезией либо под общим наркозом. Делается небольшой разрез кожи позади внутренней лодыжки. Выделяется удрживатель сгибателей и рассекается на всём протяжении. Потом рана ушивается. Удерживатель сгибателей не ушивается, в процессе заживления формируется соединительная ткань и он срастается в расслабленном состоянии.
Реабилитация
Реабилитация после консервативного лечения
 После назначения курса консервативной терапии улучшение может наступить уже через несколько дней. Противовоспалительные препараты обычно назначают курсом до 10 дней. Чтобы получить стойкий эффект от лечения, следует использовать стельки-супинаторы в течении нескольких месяцев.
После назначения курса консервативной терапии улучшение может наступить уже через несколько дней. Противовоспалительные препараты обычно назначают курсом до 10 дней. Чтобы получить стойкий эффект от лечения, следует использовать стельки-супинаторы в течении нескольких месяцев.
Врач лечебной физкультуры разработает специальные упражнения, которые поддерживают тонус мышц, особенно тех, которые участвуют в поддержании свода стопы.
Физиотерапевтические процедуры назначаются врачом-физиотерапевтом. Лечение направлено на уменьшение боли и, особенно, отека. Помимо простого назначения физиолечения может быть назначено физиолечение совместно с противовоспалительными мазями.
Реабилитация после операции
Как правило, сразу после проведения операции боль уменьшается, хотя небольшая болезненность в области послеоперационной раны может оставаться в течение нескольких месяцев.
После проведения данной операции в послеоперационном периоде может появляться отёк в области голеностопного сустава и стопы. Чтобы предотвратить отёк, не стоит часто опускать ноги с кровати и находится в вертикальном положении. После того, как отёк уже увеличился, можно придать ноге возвышенное положение, уложив её на подушку.
Перевязки выполняются по назначению врача. Швы снимаются на 10-14 сутки. Хирург может рекомендовать использование гипсовой или пластиковой шины и применение костылей на срок до 10 дней для улучшения условий заживления послеоперационной раны.
После снятия швов и иммобилизации рекомендуются более активные упражнения для восстановления тонуса мышц, поддерживающих свод стопы. Нагрузка и сложность выполнения упражнений увеличивается постепенно. Во время выполнения упражнений следует избегать упражнений связанных с пронацией стопы, то есть избегать натяжения в области послеоперационной раны. Основные упражнения направлены на имитацию таких повседневных занятий, как ходьба, стояние на носках, ходьба по лестнице.
Может потребоваться несколько курсов физиотерапии, занимающих до восьми недель после операции. Физиотерапевт определяет все показания и противопоказания.
Следует учитывать, что полное восстановление может занять до нескольких месяцев. Главными критериями успешности терапии являются восстановление тонуса мышц-сгибателей стопы и чувствительности подошвенной поверхности стопы.