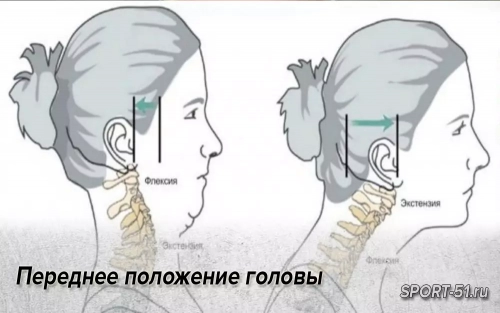
 Боль в области шеи, спины, поясницы и крестца беспокоит человечество уже много лет. В литературе есть сведения о том, что симптомы заболеваний шеи, спины и поясницы были известны еще Гиппократу. Двести лет назад подробное описание ишиаса дал Д. Котуньо и указал на отличительные признаки его от других заболеваний, в частности тазобедренного сустава. Альберт и Николадони (1886) обратили внимание на совпадение симптомов седалищной невралгии и сколиоза и высказались в пользу той части «нерва», которая лежит в позвоночном канале, а не вблизи отверстия ишиаса. Ф. Ф. Бабинский (1888) подтвердил это мнение.
Боль в области шеи, спины, поясницы и крестца беспокоит человечество уже много лет. В литературе есть сведения о том, что симптомы заболеваний шеи, спины и поясницы были известны еще Гиппократу. Двести лет назад подробное описание ишиаса дал Д. Котуньо и указал на отличительные признаки его от других заболеваний, в частности тазобедренного сустава. Альберт и Николадони (1886) обратили внимание на совпадение симптомов седалищной невралгии и сколиоза и высказались в пользу той части «нерва», которая лежит в позвоночном канале, а не вблизи отверстия ишиаса. Ф. Ф. Бабинский (1888) подтвердил это мнение.
Значение патологии межпозвонковых дисков впервые было установлено как в патологоанатомической, так и хирургической верификации у больных с компрессией нервных образований не на поясничном, а на шейном уровне (Р.Вирхов, 1857; Горслей — по свидетельству Тейлор и Коллиз, 1901; Адсон, 1925).
В проблеме исследования смещений позвонков отчетливо прослеживаются два периода — до открытия рентгеновских лучей и после их открытия и внедрения в клинику рентгенологического метода исследования.
Первые сведения о смещении позвонков относятся к 1782 г. (Herbineaux), однако более углубленно этот вопрос стал изучаться в середине XIX в. венским акушером Kilian (1853), применившим термин «спондилолистез», и нашими соотечественниками Д. Ф. Лямблем (1824—1895) и Ф. Л. Нейгебауером (1881,1889).
Вновь возвратились к вопросу смещений позвонков лишь после внедрения рентгенографии позвоночника. В 1908 г. Codivilla впервые описал случай спондилолистеза, установленный рентгенологически. Клинически, рентгенологически и экспериментально спондилолистез был изучен Г.Й.Турнером и его учениками (1926).
 Впервые исследование функции позвоночника с помощью рентгенологического метода осуществил Вакке (1931), определив функциональное назначение и уровень наиболее подвижных сегментов в шейном (CV-СV1 ) , грудном и поясничном (LI-LV) отделах. Применяя форсированные наклоны в сторону, Вакке уточнил также наибольший угол отклонения при боковом сгибании шейного (23°), грудного (30°) и поясничного (24°) отделов позвоночника.
Впервые исследование функции позвоночника с помощью рентгенологического метода осуществил Вакке (1931), определив функциональное назначение и уровень наиболее подвижных сегментов в шейном (CV-СV1 ) , грудном и поясничном (LI-LV) отделах. Применяя форсированные наклоны в сторону, Вакке уточнил также наибольший угол отклонения при боковом сгибании шейного (23°), грудного (30°) и поясничного (24°) отделов позвоночника.
Одним из пионеров функционального рентгенологического исследования является А. П. Быстров, применивший в 1931 г. функциональные пробы для определения ассимиляции атланта (наклоны головы в крайних положениях). А. П. Кураченков (1939) использовал этот метод для диагностики подвывихов шейных позвонков.{banner_st-d-1}
В 30—40-е годы получило развитие учение Шморля (и созданной им дрезденской школы) о связи дегенеративно-дистрофических заболеваний с синдромом радикулита. Прогрессивные идеи Шморля были восприняты хирургами как руководство к действию и в дальнейшем подтверждались все возрастающим числом проведенных операций.
В становлении прогрессивных взглядов на вертебральные заболевания нервной системы исключительную роль сыграл метод рентгенологического исследования позвоночника. Однако диагностические возможности рентгенограмм, выполненных по стандартной методике, оказались слишком ограниченными, так как они могли дать сведения только о морфологических, далеко не ранних, симптомах заболевания периферической нервной системы, а также установить патогенетическую связь боли в шейном, грудном и поясничном отделах с патологическими изменениями в позвоночнике.
 Возможность проведения более точных экспериментов и улучшение хирургической техники стали поводом к пересмотру вопроса о происхождении так называемого радикулита и ниспровержению инфекционной теории: не учитывая других причин, дегенеративно-дистрофическими состояниями стали объяснять остеохондроз, артроз, спондилез и смещения позвонков.
Возможность проведения более точных экспериментов и улучшение хирургической техники стали поводом к пересмотру вопроса о происхождении так называемого радикулита и ниспровержению инфекционной теории: не учитывая других причин, дегенеративно-дистрофическими состояниями стали объяснять остеохондроз, артроз, спондилез и смещения позвонков.
Для определения причины боли в шее, спине, крестце, иногда с нарушениями периферической нервной системы, больных следует изучать комплексно, то есть весь организм.
Рассматривать в историческом и патогенетическом аспектах боль в области шеи, спины, поясницы и крестца без острой и хронической боли в скелетных мышцах было бы в корне неправильно, ибо опорно-двигательная система представляет собой одно целое. Также нельзя ее рассматривать без учета нервной и кровеносной систем в целостном организме человека.
При «поломке» организма мышцы, составляющие более 40 % массы человеческого тела, не могут оставаться интактными. У человека насчитывается более 200 парных мышц, которые не только приводят в движение суставы, выполняют опорную, защитную, трофическую и другие функции, но и являются эластичным органом, содержащим десятки «микросердец» — микронасосов, активно перекачивающих кровь от сердца к периферии и обратно.
Мышцы различаются по многим параметрам: длине, ширине, отношению к суставам, ходу мышечных волокон, эмбриональному развитию и т. д. Но, как заметил великий знаток мышц П. Ф. Лесгафт еще в 1898 г., «Какие бы различия в перестройке мышц мы не наблюдали, общий принцип их строения тот же, т. е. в относительно малом объеме и при относительно малой трате материала они в состоянии проявить большую ловкость или возможно большую силу, своей упругостью уменьшать влияние толчка и сотрясений».
Данное обстоятельство вызвало интерес многих исследователей к мышечно-скелетным дисфункциям. Определился довольно обширный круг патологических состояний в организме человека, при которых боль в мышцах, связках и сухожилиях становится ведущей в эмоциональном восприятии и клиническом течении.
Особые изменения мышц, обнаруживаемые при пальпации и проявляющиеся различной болезненностью, известны давно (A. Cornelius, 1909; H.Schade, 1921; М. Lange, 1931). Первоначальная классификация заболеваний мышц проводилась по величине и форме прощупываемого образования. Наиболее мелкие образования носят название гипертонусов Корнелиуса, образования средней величины, чаще удлиненные по ходу мышечного валика, называются гипертонусами Миллера; наиболее крупные, тестообразной консистенции — миогелезами Шаде; более удлиненные — миогелезами Ланге.
 Первые описания болезненных мышечных уплотнений отличаются детализацией связующих ощущений, попытками установления феноменологии мышечного уплотнения, его причин и механизмов. Авторы, чьи имена носят эти уплотнения, причину их видели в физико-химических изменениях участков мышц, в «загустении» межуточной субстанции, в формировании «гелей».{banner_st-d-2}
Первые описания болезненных мышечных уплотнений отличаются детализацией связующих ощущений, попытками установления феноменологии мышечного уплотнения, его причин и механизмов. Авторы, чьи имена носят эти уплотнения, причину их видели в физико-химических изменениях участков мышц, в «загустении» межуточной субстанции, в формировании «гелей».{banner_st-d-2}
Различные толкования причин и патогенеза этой боли привели к существованию более 90 (по D. Simons) терминов. Миогелезы Шаде, Ланге, шнуры Миллера, миозит, миалгия, фиброзит, фибромиалгия, фибромиозит, миофиброз, мышечный ревматизм, локальный мышечный гипертонус — вот далеко не полный перечень наиболее часто употребляемых терминов. Однако экспериментальные работы, проведенные многими авторами по воспроизведению миогелезов, показали, что биохимические сдвиги в мышцах или отсутствуют, или, если они имеются, — минимальные. Л. 3. Лауцевичус (1971) связывает возникающий в мышце болезненный участок с истощением резервных возможностей перегруженной мышцы.
Мышечная боль, как местная, так и распространенная, не принадлежит к определенной нозологической единице (В. К. Хорошко, 1932; В. С. Марсова, 1935; Л.З. Лауцевичус, 1967, 1971; О. Stary, 1959; J. Trauell, D. Simons, 1984). Клинические проявления и патогенетические особенности иногда имели связь с патологией периферической нервной системы (Г.Н. Мазунина, 1957). В последние годы для объяснения мышечной болезненности привлекается вертеброгенная концепция (Я. Ю. Попелянский, 1966, 1981; В. П. Веселовский, 1978; Е. С. Заславский, 1982).
Соблюдая патогенетический принцип, болевые мышечные уплотнения объяснялись патологией лабильности нервно-мышечного аппарата, изменением адаптационно-трофических функций вследствие непомерной физической нагрузки (Г. Н. Мазунина, 1967), повышением рефлекторной возбудимости спинного мозга (О. Stary, 1959, 1970) и дискоординаторными нарушениями сократительной функции (Л. 3. Лауцевичус, 1971). С появлением вертеброгенной концепции радикулита идентификация болезни мышц стала расплывчатой и разноименной, что нашло свое отражение в теоретических обобщениях о происхождении патологических изменений мышц. Неопределенность этиологии и патогенеза, а также отсутствие патогномоничных критериев были причиной возникновения многочисленных теорий.
Эти сведения публиковались преимущественно в наших неврологических и терапевтических журналах, а также в изданиях монографического характера (Л. 3. Лауцевичус, 1967; Я. Ю. Попелянский, 1981). Зарубежные публикации помещались в журналах, посвященных проблемам ревматологии (R. Grahame, 1974, 1980), а также медицинской реабилитации (К. Lewit, D. Simons, 1984; Ph. Greenman, 1984). Часто мышечную боль рассматривали в патогенетической связи с фибромиозитом, что нашло отражение в названиях «фибромиозит», «миофиброз», «фиброзит», «интерстициальный фибромиозит».
По данным Е. С. Заславского (1982), преимущественно биохимические изменения составляют патогенетическую основу болевых мышечных синдромов.
Происхождение мышечной боли связывается с ирритацией рецепторного аппарата в области пораженного позвоночно-двигательного сегмента с реакциями мышц как позвоночника, так и конечностей. Неблагоприятными в этом плане являются микротравмы, климатические, конституциональные и другие факторы.
Опыт изучения мышечной боли убедил в том, что ее причиной может быть переохлаждение, приведшее к воспалению мышц (острый миозит), в результате которого происходит выделение тканевой жидкости в межклеточное пространство. Со временем под действием лечения тканевая жидкость рассасывается, оставляя образовавшиеся спайки между группами мышц и эпиневрием проходящих нервов.
Таким образом образуются болезненные мышечные уплотнения.
 Любое раздражение прямо или рефлекторно способно вызвать сокращение мышцы для достижения какого-то двигательного акта. Этот раздражитель зачастую возбуждает мотонейроны через афференты центральной нервной системы: экстрацептивный (температурный, болевой, тактильный), интрацептивный (болевой, реперкуссивный), проприоцептивный (болевой, ирритативный, травматический). В этом же направлении могут действовать психические факторы — тревога, напряженность и другие, в результате чего может появиться мышечное напряжение в отдельных группах мышц, а перенапряжение может привести к длительной боли мышц спины, поясницы.
Любое раздражение прямо или рефлекторно способно вызвать сокращение мышцы для достижения какого-то двигательного акта. Этот раздражитель зачастую возбуждает мотонейроны через афференты центральной нервной системы: экстрацептивный (температурный, болевой, тактильный), интрацептивный (болевой, реперкуссивный), проприоцептивный (болевой, ирритативный, травматический). В этом же направлении могут действовать психические факторы — тревога, напряженность и другие, в результате чего может появиться мышечное напряжение в отдельных группах мышц, а перенапряжение может привести к длительной боли мышц спины, поясницы.
Таким образом, перечисленные инициаторы мышечного заболевания можно отнести к причинам, вызывающим боль в мышечных уплотнениях.
Патогенез мышечной боли в шее, спине, пояснице зависит от этиологии заболевания. Сигнальное значение боли в течение болезни приобретает патологические черты, как и длительное сокращение оборачивается диалектической противоположностью.
Пусковым моментом напряжения мышцы и боли является статическая работа минимальной интенсивности в течение длительного времени.
Этот вид работы может быть обусловлен рефлекторным напряжением мышцы при патологии внутреннего органа (дефанс), поражением позвоночника (иммобилизация пораженного сегмента), воздействием холода на кожу (рефлекторное напряжение), дефективным моторным стереотипом (перегрузка отдельных мышечных групп) и др. Как известно, статическая работа в отличие от динамической имеет свои особенности. Прежде всего, это узкий диапазон физиологических возможностей. В филогенетическом отношении динамическая работа более совершенна: меры физиологической адаптации более динамичны. Лабильность нейромоторной системы, проприоцептивная афферентация, координационные отношения являются предпосылками мышечного сокращения.
Анализ показывает, что исторически эти показатели эволюционировали в сторону совершенства. Статической работе мышц отведена роль установочной деятельности в поздно-тонических реакциях, а динамическая деятельность является точной, быстрой, кратковременной, связанной с реакцией выбора. Типы организации движения тоже отличаются друг от друга. Жесткий детерминированный (кольцевой тип организации, по Н. А. Берштейну, 1947) обеспечивают преимущественно статические виды деятельности. Она обусловлена функциональной организацией спинально-сегментарного аппарата. Менее жесткий, изменчивый тип (программный) обеспечивает супраспинальный контроль преимущественно динамической деятельности нейромоторной системы. Этот тип управления движениями является более гибким.
Следовательно, при длительной статической работе происходит пространственная деформация работающей мышцы. Наиболее толстая, сильная часть мышцы растягивает наиболее тонкую и слабую — известный физиологический феномен (И. С. Беритов, 1947). При снятии напряжения эта деформация исчезает в силу естественной эластичности мышцы. Период расслабления используется для восстановления энергетического резерва, лабильности, систем торможения (для отдыха мышцы). Это и есть физиологическая мера адаптации двигательного аппарата в естественных условиях деятельности.
При продолжительной и минимальной по интенсивности, но тяжелой работе резервные возможности, особенно при кратковременной паузе, не успевают обеспечить исходные физиологические параметры двигательного субстрата. Остаточное напряжение — сформированная пространственная деформация части мышцы в ее слабой части — сохраняется. При продолжающейся статической работе в указанном режиме эта деформация усиливается вследствие суммации наступающих изменений. Это вызывает боль, проявляющуюся изменениями физиологических и морфологических параметров мышц в определенной области, включая сегментарные спинальные механизмы.
Рецепторный аппарат в этой зоне может оказаться в сложных условиях функционирования — перерастяжение участка нервно_мышечного веретена (как субстрата линейного) при относительном сжатии другого его участка. В этой зоне может наступить гипертонус. Искажение архитектоники терминалей двигательных единиц в зоне гипертонуса (пространственная аберрация) является следствием этого патологического рефлекса и причиной последующих пространственных перестроек мышечного пучка — фасцикулита.
Не менее важное значение в аппарате движения и опоры имеют фасциальные и связочные структуры, ибо они являются единственными структурами, т. е. анатомической тканью, тесно связанной с мышцами и костями. Н. И. Пирогов писал: «Структура фасции находится в тесной связи с мышцами: удерживание их в определенном положении, боковое сопротивление их сокращения, увеличение их опоры и силы».
Чем сильнее развита мышца, тем прочнее футляры крупных сосудов и нервов, образованных фасциальными отрогами и листками, проходящими рядом с мышцей. Таким образом, в патологический процесс (он проявляется болью) вовлекаются мышцы, фасции, деформированные рецепторы, принадлежащие афферентному волокну, кровеносные сосуды, нервы, а также позвоночник с окружающими его тканями, т. е. весь опорно-двигательный аппарат.
Следовательно, для определения патогенеза боли в указанных областях и правильного выбора лечения необходимо знать анатомию и физиологию позвоночника, мышечно-соединительной ткани, нервной и кровеносной систем, а также крайне необходимо учитывать этиологию возникновения боли. Сложность проблемы заключается не только в многокомпетентности, но и в том, что описанные процессы находятся под сильным влиянием супрасегментарных структур.